Enfermeritas
martes, 26 de octubre de 2010
Enlaces De Interes
http://www.nlm.nih.gov/medlineplus/spanish/sexuallytransmitteddiseases.html
http://www.cdc.gov/std/spanish/STDFact-gonorrhea-s.htm
http://www.youngwomenshealth.org/spstds.html
http://epi.minsal.cl/evigant/numero40/evigia/html/notific/sifilis/sifilis.htm
http://www.tuotromedico.com/temas/herpes_genital.htm
http://www.minsal.cl/portal/url/page/minsalcl/g_home/home.html
http://www.avert.org/ets.htm
http://www.cdc.gov/std/spanish/STDFact-gonorrhea-s.htm
http://www.youngwomenshealth.org/spstds.html
http://epi.minsal.cl/evigant/numero40/evigia/html/notific/sifilis/sifilis.htm
http://www.tuotromedico.com/temas/herpes_genital.htm
http://www.minsal.cl/portal/url/page/minsalcl/g_home/home.html
http://www.avert.org/ets.htm
educacion sexual : ¿que es la gonorrea?
La gonorrea es una enfermedad de transmisión sexual (ETS), causada por la Neisseria gonorrhoeae, una bacteria que puede crecer y multiplicarse fácilmente en áreas húmedas y tibias del aparato reproductivo, incluidos el cuello uterino (la abertura de la matriz), el útero (matriz) y las trompas de Falopio (también llamadas oviductos) en la mujer, y en la uretra (conducto urinario) en la mujer y el hombre. Esta bacteria también puede crecer en la boca, la garganta, los ojos y el ano.

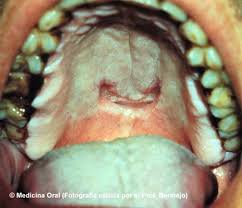
Las personas que han tenido gonorrea y han sido tratadas pueden infectarse de nuevo si tienen contacto sexual con una persona que tiene la enfermedad.
La mayoría de las mujeres con gonorrea no tienen síntomas y, si los tienen, éstos son leves. Incluso cuando tienen síntomas, pueden ser tan poco específicos que se confunden con los síntomas de una infección vaginal o de cistitis. Entre los primeros signos y síntomas en las mujeres se encuentran una sensación de dolor o ardor al orinar, aumento del flujo vaginal y hemorragia vaginal entre períodos. Las mujeres con gonorrea están expuestas al riesgo de tener graves complicaciones por la infección, independientemente de la presencia o gravedad de los síntomas.
Entre los síntomas de infección rectal, tanto en hombres como en mujeres, puede haber secreción, picazón, dolor y sangrado en el ano y dolor al defecar. También es probable que la infección rectal no esté acompañada de síntomas. Las infecciones de la garganta puede que provoquen dolor de garganta, pero por lo general no presentan ningún síntoma.
En las mujeres, la gonorrea es una causa frecuente de enfermedad inflamatoria pélvica (EIP). Anualmente, cerca de un millón de mujeres en los Estados Unidos contraen EIP. Los síntomas pueden ser bastante leves o muy graves e incluir dolor abdominal y fiebre. Si la EIP no se trata, puede provocar abscesos internos (pústulas llenas de pus difíciles de curar) y dolor pélvico crónico prolongado. Esta enfermedad también puede causar daños a las trompas de Falopio y producir infertilidad o aumentar el riesgo de un embarazo ectópico. El embarazo ectópico es una afección potencialmente mortal en la cual un óvulo fecundado crece fuera del útero, usualmente en una trompa de Falopio.
En los hombres, la gonorrea puede provocar epididimitis, una afección dolorosa de los conductos de los testículos que si no se trata puede provocar infertilidad.
La gonorrea puede propagarse a la sangre y a las articulaciones. Esta afección puede ser potencialmente mortal. Además, las personas con gonorrea pueden infectarse más fácilmente con el VIH, el virus que causa el SIDA. Las personas infectadas por el VIH que tienen gonorrea pueden transmitir el VIH con mayor facilidad que las personas que no tienen gonorrea.
Para curar la gonorrea, es necesario tomar todos los medicamentos que han sido recetados. Si bien los medicamentos detendrán la infección, no repararán ninguna lesión permanente que haya dejado la enfermedad. Las personas que han tenido gonorrea y se han curado, pueden contraer nuevamente la enfermedad si tienen contacto sexual con personas infectadas con gonorrea. Si los síntomas en una persona persisten después del tratamiento, ésta debe regresar al médico para que la evalúen nuevamente.
Los condones de látex, cuando se usan de manera habitual y correcta, pueden reducir el riesgo de transmisión de la gonorrea.
Todo síntoma genital, como por ejemplo secreción o ardor al orinar, una úlcera poco usual o una irritación, debe ser razón para dejar de tener relaciones sexuales y consultar de inmediato a un proveedor de atención médica. Una persona a la que se le ha diagnosticado y se le ha tratado la gonorrea debe informar de esto a todas sus parejas sexuales recientes para que vean a un proveedor de atención médica y reciban tratamiento. Esto reducirá el riesgo de que las parejas sexuales presenten complicaciones graves por la gonorrea y también disminuirá el riesgo de reinfección en una persona. La persona con gonorrea y todas sus parejas sexuales deben evitar tener relaciones sexuales hasta que hayan completado su tratamiento contra la enfermedad.

¿Qué tan común es la gonorrea?
La gonorrea es una enfermedad infecciosa muy común. Los CDC calculan que más de 700,000 personas en los EE. UU. contraen infecciones nuevas de gonorrea al año.¿Cómo se contrae la gonorrea?
La gonorrea se transmite por contacto con el pene, la vagina, la boca o el ano. No es necesario que haya una eyaculación para transmitir o contraer la gonorrea. La gonorrea también puede transmitirse de madre a hijo durante el parto.Las personas que han tenido gonorrea y han sido tratadas pueden infectarse de nuevo si tienen contacto sexual con una persona que tiene la enfermedad.
¿Quién está expuesto al riesgo de contraer la gonorrea?
Toda persona sexualmente activa puede infectarse con gonorrea. En los Estados Unidos, las tasas más altas de infección se registran en adolescentes sexualmente activos, adultos jóvenes y afroamericanos.¿Cuáles son los signos y síntomas de la gonorrea?
Aun cuando es probable que muchos hombres con gonorrea no tengan ningún síntoma, en algunos aparecerán signos o síntomas de dos a cinco días después de contraer la infección. Algunos síntomas pueden tardar hasta 30 días en aparecer. Entre los signos y síntomas se encuentran la sensación de ardor al orinar y una secreción blanca, amarilla o verde del pene. Algunas veces a los hombres con gonorrea les duelen los testículos o se les inflaman.La mayoría de las mujeres con gonorrea no tienen síntomas y, si los tienen, éstos son leves. Incluso cuando tienen síntomas, pueden ser tan poco específicos que se confunden con los síntomas de una infección vaginal o de cistitis. Entre los primeros signos y síntomas en las mujeres se encuentran una sensación de dolor o ardor al orinar, aumento del flujo vaginal y hemorragia vaginal entre períodos. Las mujeres con gonorrea están expuestas al riesgo de tener graves complicaciones por la infección, independientemente de la presencia o gravedad de los síntomas.
Entre los síntomas de infección rectal, tanto en hombres como en mujeres, puede haber secreción, picazón, dolor y sangrado en el ano y dolor al defecar. También es probable que la infección rectal no esté acompañada de síntomas. Las infecciones de la garganta puede que provoquen dolor de garganta, pero por lo general no presentan ningún síntoma.
¿Cuáles son las complicaciones de la gonorrea?
Cuando la gonorrea no se trata, puede ocasionar problemas de salud graves y permanentes tanto en hombres como en mujeres.En las mujeres, la gonorrea es una causa frecuente de enfermedad inflamatoria pélvica (EIP). Anualmente, cerca de un millón de mujeres en los Estados Unidos contraen EIP. Los síntomas pueden ser bastante leves o muy graves e incluir dolor abdominal y fiebre. Si la EIP no se trata, puede provocar abscesos internos (pústulas llenas de pus difíciles de curar) y dolor pélvico crónico prolongado. Esta enfermedad también puede causar daños a las trompas de Falopio y producir infertilidad o aumentar el riesgo de un embarazo ectópico. El embarazo ectópico es una afección potencialmente mortal en la cual un óvulo fecundado crece fuera del útero, usualmente en una trompa de Falopio.
En los hombres, la gonorrea puede provocar epididimitis, una afección dolorosa de los conductos de los testículos que si no se trata puede provocar infertilidad.
La gonorrea puede propagarse a la sangre y a las articulaciones. Esta afección puede ser potencialmente mortal. Además, las personas con gonorrea pueden infectarse más fácilmente con el VIH, el virus que causa el SIDA. Las personas infectadas por el VIH que tienen gonorrea pueden transmitir el VIH con mayor facilidad que las personas que no tienen gonorrea.
¿Qué efectos tiene la gonorrea en la mujer embarazada y en su bebé?
Si una mujer embarazada tiene gonorrea, es probable que le transmita la infección a su bebé cuando éste pasa por la vía de parto durante el nacimiento. Esto puede provocar ceguera, infección en las articulaciones y una infección sanguínea potencialmente mortal en el bebé. Tratar la gonorrea tan pronto como se detecta en la mujer embarazada reducirá el riesgo de estas complicaciones. Se aconseja que las mujeres embarazadas vean a un proveedor de atención médica para que las examinen y les hagan las pruebas y el tratamiento necesarios.¿Cómo se diagnostica la gonorrea?
Existen varias pruebas de laboratorio para diagnosticar la gonorrea. Un médico o una enfermera puede tomar una muestra de las partes del cuerpo que pudieran estar infectadas (cuello uterino, uretra, recto o garganta) y enviarla a un laboratorio para que se analice. Con un sencillo análisis de una muestra de orina se puede diagnosticar la gonorrea presente en el cuello uterino o en la uretra. Una prueba rápida de laboratorio que pueden realizar algunas clínicas y consultorios médicos es la prueba de tinción de Gram. Mediante esta prueba se analiza una muestra de la uretra o del cuello uterino permite al médico visualizar la bacteria en el microscopio. El examen de las muestras de uretra es más eficaz en los hombres que en las mujeres.¿Cuál es el tratamiento de la gonorrea?
Existen varios antibióticos con los que se puede tratar exitosamente la gonorrea en adolescentes y adultos. Sin embargo, ha estado aumentando el número de cepas de gonorrea resistentes a los medicamentos en muchas partes del mundo, incluidos los Estados Unidos, por lo que el tratamiento de la gonorrea es cada vez más difícil. Dado que muchas personas con gonorrea también tienen clamidia, otra ETS, se suele recetar antibióticos para tratar ambas infecciones al mismo tiempo. Se recomienda que las personas con gonorrea también se hagan pruebas para detectar otras ETS.Para curar la gonorrea, es necesario tomar todos los medicamentos que han sido recetados. Si bien los medicamentos detendrán la infección, no repararán ninguna lesión permanente que haya dejado la enfermedad. Las personas que han tenido gonorrea y se han curado, pueden contraer nuevamente la enfermedad si tienen contacto sexual con personas infectadas con gonorrea. Si los síntomas en una persona persisten después del tratamiento, ésta debe regresar al médico para que la evalúen nuevamente.
¿Cómo puede prevenirse la gonorrea?
La manera más segura de evitar el contagio de enfermedades de transmisión sexual es absteniéndose del contacto sexual o tener una relación estable y mutuamente monógama con una pareja que se haya hecho las pruebas y que se sepa que no esté infectada.Los condones de látex, cuando se usan de manera habitual y correcta, pueden reducir el riesgo de transmisión de la gonorrea.
Todo síntoma genital, como por ejemplo secreción o ardor al orinar, una úlcera poco usual o una irritación, debe ser razón para dejar de tener relaciones sexuales y consultar de inmediato a un proveedor de atención médica. Una persona a la que se le ha diagnosticado y se le ha tratado la gonorrea debe informar de esto a todas sus parejas sexuales recientes para que vean a un proveedor de atención médica y reciban tratamiento. Esto reducirá el riesgo de que las parejas sexuales presenten complicaciones graves por la gonorrea y también disminuirá el riesgo de reinfección en una persona. La persona con gonorrea y todas sus parejas sexuales deben evitar tener relaciones sexuales hasta que hayan completado su tratamiento contra la enfermedad.
lunes, 25 de octubre de 2010
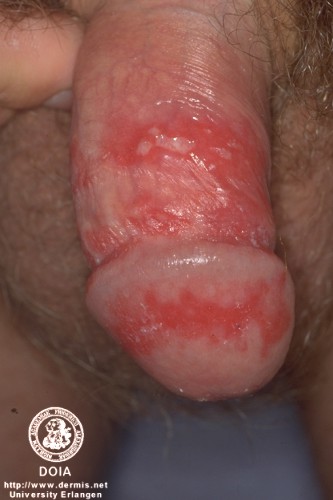
Educacion Sexual: ¿Qué es el Herpes?
 Es enfermedad de transmisión sexual causada por un virus que provoca ampollas, la infección es asintomática.
Es enfermedad de transmisión sexual causada por un virus que provoca ampollas, la infección es asintomática.Si has tenido relaciones sexuales riesgosas y en tu boca,
rostro, genitales, nalgas o región anal aparecen algunas ampollas
supurantes, puede tratarse de una infección causada por el
virus herpes simple (VHS), una enfermedad de transmisión
sexual (ETS) y puede adquirirse también por el sexo oral.
Desde luego, no siempre hay presencia de llagas y en algunas personas, la infección es asintomática.
Cuando el virus penetra el organismo, pueden aparecer algunas ampollas que provocan picazón y dolor.
Con el tiempo, el virus es un peligro para los recién nacidos o las personas con su sistema inmune debilitado.
Los brotes varían su aparición e intensidad y, en este caso, el preservativo no es 100% efectivo para evitar el contagio.
La manera más segura de evitar el contagio de enfermedades de transmisión sexual, incluido el herpes genital, es abstenerse del contacto sexual o tener una relación duradera, mutuamente monógama, con una pareja a quien se le han hecho las pruebas y se sabe que no está infectada.
Las enfermedades genitales ulcerosas pueden aparecer tanto en las áreas genitales masculinas como en las femeninas,que hayan o no estado cubiertas o protegidas con un condón de látex durante la relación sexual.
El uso adecuado y habitual de condones de látex puede reducir el riesgo de adquirir el herpes genital.
Las personas con herpes deben abstenerse de tener relaciones sexuales con parejas sexuales no infectadas cuando tengan lesiones u otros síntomas del herpes.
Es importante saber que aunque la persona no tenga síntomas, todavía puede infectar a sus parejas
sexuales. Se le debe indicar a las parejas sexuales de las personas infectadas que pueden contagiarse y que deben usar condones para reducir el riesgo. Las parejas sexuales pueden hacerse pruebas para determinar si están infectadas por el VHS. Un resultado positivo a un análisis de sangre para la detección del VHS-2 indica que lo más probable es que haya una infección de herpes genital.
Secretaria Técnica de Educación en Sexualidad y Afectividad
Boletín informativo http://www.mineduc.cl/usuarios/edu.sexual/doc/200607072039210.Boletin2.htm
Epidemiología de los Principales Virus de Interés Clínico
• La Epidemiología se utiliza para:
• Romper la cadena de infecciones durante brotes
• Medidas de control basandose en el conocimiento del modo de transmisión del virus
• Una vez identificado el virus se rompe la cadena infecciosa con vacunas
Provocados por virus incluyen:
Resfriado
La varicela
Herpes simple
• Por enfermedades graves :
• Ébola
• VIH
• Gripe Aviar
EPIDEMIAS Y PANDEMIAS
LA MAYORIA DE LAS INVESTIGACIONES CREEN QUE EL VIH SE ORIGINÓ EN EL AFRICA SUBSAHARIANA DURANTE EL SIGLO XX.
ACTUALMENTE ES UNA PANDEMIA CON UN NÚMERO ESTIMADO DE 38.6 MILLONES DE ENFERMOS EN TODO EL MUNDO .LA UNAIDS Y LA OMS ESTIMAN QUE LA ENFERMEDAD DEL SIDA HA PROVOCADO APROX. UNAS 25 MILLONES DE MUERTES DESDE SU DESCUBRIMIENTO EN 5 DE JUNIO DE 1981.
OTRO PATOGENOS VIRICOS MUY LETALES SON LOS FILOVIRIDAE SEMEJANTES A FILAMENTOS QUE CAUSAN LA FIEBRE HEMORRAGICA VIRICA , COMO EL EBOLA Y EL MARBURG , DE ESTA ULTIMA HUBO UN BROTE EL AÑO 2005 EN ANGOLA POR UN AÑO Y FUE LA PEOR EPIDEMIA DE FIEBRE HEMORRAGICA VIRICA.
EPIDEMIAS Y PANDEMIAS
- La Viruela devastó una gran porcentaje de la población, llevada a América por los colonos europeos.
- Estos colonos trajerón la enfermedad que provocó la muerte de casi el 70% de los indígenas Americanos.
- La pandemia de gripe española en el 1918 fue de grado 5 correspondiente a un tipo de influenza y duró aprox. 1 año matando entre 40 a 50 millones de personas.
LA EPIDEMIOLOGIA ES TAMBIEN EFECTIVA EN:
• 1- Ampliar los conocimientos sobre el rol de un virus en particular así como variantes infecciosas.
• 2- Ampliar los conocimientos de la interacción del virus con determinantes ambientales de enfermedad
• 3- Determinar factores que afectan la susceptibilidad del huésped.
• 4-Ampliar la información sobre mecanismos de transmisión de los virus
• 5- Evaluar ensayos de vacunas y drogas antivirales.
• Para comparar las implicancias de las enfermedades sobre las poblaciones se utilizan parámetros específicos denominados tasas o índices:
• La tasa de incidencia se define como la razón entre los nuevos casos que ocurren en una población y el tamaño de la población durante un periodo determinado.
• La tasa de prevalencia es la relación del número de casos totales en una población y el tamaño de la población durante un periodo determinado
• Las tasas de seroprevalencia relacionan la detección de anticuerpos contra un virus en particular y la presencia de ese virus en una población.Los niveles de seroprevalencia normalmente son una presentación acumulativa de observaciones.
Transmisión del virus entre los individuos
• Los virus sobreviven en la naturaleza solamente si son capaces de ser transmitidos de un hospedador a otro ya sea de la misma u otra especie.
• Los ciclos de transmisión requieren de la entrada del virus en el organismo, la replicación y diseminación en el organismo y la subsiguiente propagación a otro hospedador.
• Ingreso del virus que incluyen piel , tracto respiratorio , digestivo , urogenital y conjuntival.
• Susceptibilidades del hospedador (erosión,buffer,daño mucociliar del epitelio resp.
Diseminación viral
• La salida de un virus de un organismo infectado es tan importante como la entrada, en lo que se refiere a mantener su ciclo de transmisión.
• Tiene que ver con las propiedades intrínsecas del virus en relación al tiempo( cuando mayor son la capacidad y velocidad de diseminación, mayor eficiencia).
Mecanismos de transmision viral
• Horizontal : entre individuos dentro de la población en riesgo. caracterizados por contacto directo , contacto indirecto, por vehículo común,vía aerógena, por medio de vectores, hospitalaria, iatrogénica.
• Vertical : o trasplacentaria ocurre entre madre y feto o recien nacido.
• Algunos virus pueden ser transmitidos utilizando diferentes mecanismos, otro sólo utilizan una única vía.
Mecanismos de transmision viral
• La transmisión por contacto directo implica un contacto físico real entre el sujeto infectado y susceptible pej.:morededuras , rabia, coito , enfermedades de transmisión sexual etc.
• La transmisión por contacto indirecto se produce a través de fomites , compartir utensilios , equipamiento quirúrgico, jeringas y agujas.
• La transmisión por vehiculo común que se relaciona a la contaminación pej. Por lo general con materia fecal en agua y alimentos.
Mecanismos de transmision viral
• La transmisión aerógena se produce mediante los aerosoles emitidos desde los individuos infectados al toser o estornudar.en esto cabe destacar que es importante el tamaño de la gota , entre más pequeña más infectiva.
• La transmisión por vectores involucra la mordedura por artrópodos ( mosquitos y garrapatas).
• La transmisión iatrogénica se relaciona con procedimientos médicos .
• La transmisión intrahospitalaria se refiere a la infección viral adquirida mientras se encuentra internado en el hospital.
Mecanismos de transmision viral
• La transmisión vertical o transplacentaria se produce de la madre al feto durante la gestación o en el momento del parto.
• Los retrovirus pueden ser transmitidos verticalmente cuando integran el DNA viral en el DNA de la célula germinales del embrión.
• Otra forma vertical es vía calostro y leche.
• La transmisión viral puede estar asociada o no a enfermedades congénitas la que puede ser letal o causar anormalidades congénitas.
Influencia del tamaño de la población
• La supervivencia de un virus durante largos periodos requiere ser transmitido continuamente de un hospedador a otro y requiere que la población susceptible sea muy grande.
• Un virus puede desaparecer de una población en la medida que estos adquieren inmunidad a la reinfección con el mismo tipo de virus.
• Los análisis de incidencia del Sarampión en grandes ciudades y en comunidades aisladas necesita una población de medio millón de personas para asegurar una cantidad anual de hospedadores susceptibles para mantener el Sarampión en la Población.
VIRUS DE INTERES CLÍNICO VPH
• El VPH se transmite con fómites, superf. Encimeras, o muebles, suelos de cuarto y toallas
• Por contacto directo a través de pequeñas roturas de piel o mucosas.
• Durante las relaciones sexuales.
• A través del canal de parto.
• Las verrugas comunes , laríngeas,plantares y planas más frecuentes en niños y adultos jovenes.
VIRUS PAPILOMA HUMANO
• EL VPH ES LA INFECCIÓN MÁS PREVALENTE DE TRANSMISIÓN SEXUAL.
• El VPH aparece en el 99% de las neoplasias cervicales.
• El VPH 16-18-31-45 son de más alto riesgo.
• El VPH 6 -11 son de bajo riesgo de carcinoma cervical.
• 5 % de los fotis cervicales para Pap tienen VPH.
• 10% de mujeres infectadas con los VPH de alto riesgo termina desarrollando un estado preneoplásico.
• Las relaciones sexuales con distintos compañeros, el tabaquismo, antecedentes de displasia familiar, y la inmunodeficiencia son los principales factores de riesgo
ADENOVIRUS
• Resisten a la desecación, los detergentes,las secreciones del tubo digestivo e incluso al cloro.
• Se difunden por vía feco oral, dedos , fomites y piscinas cloreadas ineficientemente.
• De forma horizontal en forma respiratoria o feco-oral sin reservorio animal del virus.
• La mayoria de las infecciones es asintomática, característica que facilita en gran medida la difusión en la comunidad. Mayor riesgo menores de 14 años.
• Se encuentra por todo el mundo sin incidencia por estación.
• Los adenovirus serotipos 1 -7 son más prevalentes,los 1-2-5-6 los niños infectados pueden seguir eliminandolos por meses tras la infección.
• Para los serotipos 4 y 7 existe una vacuna viva para usos militares.
VIRUS HERPES SIMPLE
• El virus provoca una infección que dura toda la vida.
• La enfermedad recurrente es fuente de contagio
• El virus puede eliminarse de forma asintomática
• Se transmite con la saliva, secreciones vaginales y por contacto con el líquido de la lesión.
• El virus también se transmite por vía oral, sexual, contacto con los ojos y lesiones de piel.
• Niños y adultos sexualmente activos,médicos, enfermeras,dentistas, infecciones en los dedos.
VIRUS HERPES SIMPLE
• Personas inmunocomprometidas y recien nacidos; riesgo de enfermedad diseminada potencialmente mortal.
• El virus se encuentra por todo el mundo.
• No tiene incidencia por estación
• Existen fármacos antivíricos
• No existen vacunas.
• Todos los profesionales de la salud deben llevar guantes para evitar el panadizo herpético.
• Las personas con infección genital no deben tener relaciones sexuales hasta que lesiones se recuperen.
VIRUS EPSTEIN BARR
• El virus provoca una enfermedad que perdura por toda la vida.
• La enfermedad recurrente es causa de contagio.
• El virus puede provocar diseminación asintomática.
• La transmisión se produce a través de la saliva,contacto oral íntimo o compartiendo objetos como cepillo de dientes.
• Los niños pueden ser asintomáticos o con sintomatología leve.
VIRUS EPSTEIN BARR
• Adolescentes y adultos riesgo de MNI.
• Individuos inmunodeficientes riesgo de padecer enfermedad neoplásica con riesgo de muerte.
• La MNI tiene una distribución mundial.
• No hay incidencia por estación.
• No existen métodos de control.
Linfocito atípico( célula de Downey)
CITOMEGALOVIRUS
• El virus provoca una infección para toda la vida.
• La enfermedad recurrente es fuente de contagio.
• El virus puede provocar diseminación asintomática.
• Se transmite por la sangre, transplantes de órganos y todas las secreciones (orina,leche meterna,saliva,lágrimas,semen.)
• Se transmite vía oral y sexual , al momento de nacer , por lactancia.
• Se encuentra por todo el mundo y no hay incidencia por estación.
ENTEROVIRUS
• Se transmite vía feco-oral.
• Ingestión de comidas y agua contaminadas.
• Inhalación de gotas de aerosoles infecciosos.
• Afecta a niños pequeños con riesgo de poliomielitis (asintomático o leve).
• Niños mayores y adultos poliomielitis asintomática o afección paralítica.
• Recién nacidos y neonatos máximo riesgo de afección grave.
ENTEROVIRUS
• Los virus se distribuyen mundialmente, el tipo salvaje está practicamente erradicado gracias a los programas de vacunación.
• La enfermedad es más frecuente en verano.
• La polio se controla con vacuna viva oral.
• Para los otros enterovirus no hay vacunas, una buena higiene controla su diseminación.
SARAMPION
• El único huésped es el ser humano.
• La inmunidad es para toda la vida.
• Se transmite por inhalación de gotas respiratorias.
• Corren riesgo individuos sin vacunar.
• Individuos inmunocomprometidos presentan cuadros más graves.
• Se encuentra distribuido por todo el mundo.
• Es endémico desde el otoño hasta la primavera.
• Se controla con vacuna viva atenuada.
Exantema del sarampion y manchas de koplik
VIRUS DE LA RABIA
• La enfermedad tiene un período de incubación asintomático muy prolongado.
• Reservorio esta en los animales salvajes.
• Los vectores son animales salvajes , gatos y perros sin vacunar.
• Fuente principal de contagio mordedura de un animal rabioso.
• Están expuestos los veterinarios y cuidadores de animales.
•
VIRUS DE LA RABIA
• El virus se encuentra distribuido en todo el mundo.
• No hay incidencia estacional.
• El control estaría dado por un programa de vacunación para animales domésticos .
• Existen vacunas para la población de riesgo.
Patogenia de la infección del virus de la rabia
VIH
• El virus se inactiva fácilmente por lo que se debe transmitir con líquidos corporales.
• Está presente en sangre , semen y secreciones vaginales.
• Están expuestos adictos a drogas endovenosas, individuos con muchas parejas sexuales , prostitutas , recién nacidos de madres infectadas.
• Receptores de transfusiones de sangre y órganos anteriores a 1985.
VIH
• Se distribuye en todo el mundo.
• No hay incidencia estacional.
• Los fármacos antivíricos limitan la progresión de la enfermedad.
• Se están haciendo pruebas de vacunas para su prevención y tratamiento.
• Limitan su difusión las relaciones sexuales monógamas y seguras.
• El uso de agujas de inyecciones estériles.
• Programas de estudios de sangre en las transfusiones, órganos de transplantes.
• Estudios en hemofílicos.
• Romper la cadena de infecciones durante brotes
• Medidas de control basandose en el conocimiento del modo de transmisión del virus
• Una vez identificado el virus se rompe la cadena infecciosa con vacunas
Provocados por virus incluyen:
Resfriado
La varicela
Herpes simple
• Por enfermedades graves :
• Ébola
• VIH
• Gripe Aviar
EPIDEMIAS Y PANDEMIAS
LA MAYORIA DE LAS INVESTIGACIONES CREEN QUE EL VIH SE ORIGINÓ EN EL AFRICA SUBSAHARIANA DURANTE EL SIGLO XX.
ACTUALMENTE ES UNA PANDEMIA CON UN NÚMERO ESTIMADO DE 38.6 MILLONES DE ENFERMOS EN TODO EL MUNDO .LA UNAIDS Y LA OMS ESTIMAN QUE LA ENFERMEDAD DEL SIDA HA PROVOCADO APROX. UNAS 25 MILLONES DE MUERTES DESDE SU DESCUBRIMIENTO EN 5 DE JUNIO DE 1981.
OTRO PATOGENOS VIRICOS MUY LETALES SON LOS FILOVIRIDAE SEMEJANTES A FILAMENTOS QUE CAUSAN LA FIEBRE HEMORRAGICA VIRICA , COMO EL EBOLA Y EL MARBURG , DE ESTA ULTIMA HUBO UN BROTE EL AÑO 2005 EN ANGOLA POR UN AÑO Y FUE LA PEOR EPIDEMIA DE FIEBRE HEMORRAGICA VIRICA.
EPIDEMIAS Y PANDEMIAS
- La Viruela devastó una gran porcentaje de la población, llevada a América por los colonos europeos.
- Estos colonos trajerón la enfermedad que provocó la muerte de casi el 70% de los indígenas Americanos.
- La pandemia de gripe española en el 1918 fue de grado 5 correspondiente a un tipo de influenza y duró aprox. 1 año matando entre 40 a 50 millones de personas.
LA EPIDEMIOLOGIA ES TAMBIEN EFECTIVA EN:
• 1- Ampliar los conocimientos sobre el rol de un virus en particular así como variantes infecciosas.
• 2- Ampliar los conocimientos de la interacción del virus con determinantes ambientales de enfermedad
• 3- Determinar factores que afectan la susceptibilidad del huésped.
• 4-Ampliar la información sobre mecanismos de transmisión de los virus
• 5- Evaluar ensayos de vacunas y drogas antivirales.
• Para comparar las implicancias de las enfermedades sobre las poblaciones se utilizan parámetros específicos denominados tasas o índices:
• La tasa de incidencia se define como la razón entre los nuevos casos que ocurren en una población y el tamaño de la población durante un periodo determinado.
• La tasa de prevalencia es la relación del número de casos totales en una población y el tamaño de la población durante un periodo determinado
• Las tasas de seroprevalencia relacionan la detección de anticuerpos contra un virus en particular y la presencia de ese virus en una población.Los niveles de seroprevalencia normalmente son una presentación acumulativa de observaciones.
Transmisión del virus entre los individuos
• Los virus sobreviven en la naturaleza solamente si son capaces de ser transmitidos de un hospedador a otro ya sea de la misma u otra especie.
• Los ciclos de transmisión requieren de la entrada del virus en el organismo, la replicación y diseminación en el organismo y la subsiguiente propagación a otro hospedador.
• Ingreso del virus que incluyen piel , tracto respiratorio , digestivo , urogenital y conjuntival.
• Susceptibilidades del hospedador (erosión,buffer,daño mucociliar del epitelio resp.
Diseminación viral
• La salida de un virus de un organismo infectado es tan importante como la entrada, en lo que se refiere a mantener su ciclo de transmisión.
• Tiene que ver con las propiedades intrínsecas del virus en relación al tiempo( cuando mayor son la capacidad y velocidad de diseminación, mayor eficiencia).
Mecanismos de transmision viral
• Horizontal : entre individuos dentro de la población en riesgo. caracterizados por contacto directo , contacto indirecto, por vehículo común,vía aerógena, por medio de vectores, hospitalaria, iatrogénica.
• Vertical : o trasplacentaria ocurre entre madre y feto o recien nacido.
• Algunos virus pueden ser transmitidos utilizando diferentes mecanismos, otro sólo utilizan una única vía.
Mecanismos de transmision viral
• La transmisión por contacto directo implica un contacto físico real entre el sujeto infectado y susceptible pej.:morededuras , rabia, coito , enfermedades de transmisión sexual etc.
• La transmisión por contacto indirecto se produce a través de fomites , compartir utensilios , equipamiento quirúrgico, jeringas y agujas.
• La transmisión por vehiculo común que se relaciona a la contaminación pej. Por lo general con materia fecal en agua y alimentos.
Mecanismos de transmision viral
• La transmisión aerógena se produce mediante los aerosoles emitidos desde los individuos infectados al toser o estornudar.en esto cabe destacar que es importante el tamaño de la gota , entre más pequeña más infectiva.
• La transmisión por vectores involucra la mordedura por artrópodos ( mosquitos y garrapatas).
• La transmisión iatrogénica se relaciona con procedimientos médicos .
• La transmisión intrahospitalaria se refiere a la infección viral adquirida mientras se encuentra internado en el hospital.
Mecanismos de transmision viral
• La transmisión vertical o transplacentaria se produce de la madre al feto durante la gestación o en el momento del parto.
• Los retrovirus pueden ser transmitidos verticalmente cuando integran el DNA viral en el DNA de la célula germinales del embrión.
• Otra forma vertical es vía calostro y leche.
• La transmisión viral puede estar asociada o no a enfermedades congénitas la que puede ser letal o causar anormalidades congénitas.
Influencia del tamaño de la población
• La supervivencia de un virus durante largos periodos requiere ser transmitido continuamente de un hospedador a otro y requiere que la población susceptible sea muy grande.
• Un virus puede desaparecer de una población en la medida que estos adquieren inmunidad a la reinfección con el mismo tipo de virus.
• Los análisis de incidencia del Sarampión en grandes ciudades y en comunidades aisladas necesita una población de medio millón de personas para asegurar una cantidad anual de hospedadores susceptibles para mantener el Sarampión en la Población.
VIRUS DE INTERES CLÍNICO VPH
• El VPH se transmite con fómites, superf. Encimeras, o muebles, suelos de cuarto y toallas
• Por contacto directo a través de pequeñas roturas de piel o mucosas.
• Durante las relaciones sexuales.
• A través del canal de parto.
• Las verrugas comunes , laríngeas,plantares y planas más frecuentes en niños y adultos jovenes.
VIRUS PAPILOMA HUMANO
• EL VPH ES LA INFECCIÓN MÁS PREVALENTE DE TRANSMISIÓN SEXUAL.
• El VPH aparece en el 99% de las neoplasias cervicales.
• El VPH 16-18-31-45 son de más alto riesgo.
• El VPH 6 -11 son de bajo riesgo de carcinoma cervical.
• 5 % de los fotis cervicales para Pap tienen VPH.
• 10% de mujeres infectadas con los VPH de alto riesgo termina desarrollando un estado preneoplásico.
• Las relaciones sexuales con distintos compañeros, el tabaquismo, antecedentes de displasia familiar, y la inmunodeficiencia son los principales factores de riesgo
ADENOVIRUS
• Resisten a la desecación, los detergentes,las secreciones del tubo digestivo e incluso al cloro.
• Se difunden por vía feco oral, dedos , fomites y piscinas cloreadas ineficientemente.
• De forma horizontal en forma respiratoria o feco-oral sin reservorio animal del virus.
• La mayoria de las infecciones es asintomática, característica que facilita en gran medida la difusión en la comunidad. Mayor riesgo menores de 14 años.
• Se encuentra por todo el mundo sin incidencia por estación.
• Los adenovirus serotipos 1 -7 son más prevalentes,los 1-2-5-6 los niños infectados pueden seguir eliminandolos por meses tras la infección.
• Para los serotipos 4 y 7 existe una vacuna viva para usos militares.
VIRUS HERPES SIMPLE
• El virus provoca una infección que dura toda la vida.
• La enfermedad recurrente es fuente de contagio
• El virus puede eliminarse de forma asintomática
• Se transmite con la saliva, secreciones vaginales y por contacto con el líquido de la lesión.
• El virus también se transmite por vía oral, sexual, contacto con los ojos y lesiones de piel.
• Niños y adultos sexualmente activos,médicos, enfermeras,dentistas, infecciones en los dedos.
VIRUS HERPES SIMPLE
• Personas inmunocomprometidas y recien nacidos; riesgo de enfermedad diseminada potencialmente mortal.
• El virus se encuentra por todo el mundo.
• No tiene incidencia por estación
• Existen fármacos antivíricos
• No existen vacunas.
• Todos los profesionales de la salud deben llevar guantes para evitar el panadizo herpético.
• Las personas con infección genital no deben tener relaciones sexuales hasta que lesiones se recuperen.
VIRUS EPSTEIN BARR
• El virus provoca una enfermedad que perdura por toda la vida.
• La enfermedad recurrente es causa de contagio.
• El virus puede provocar diseminación asintomática.
• La transmisión se produce a través de la saliva,contacto oral íntimo o compartiendo objetos como cepillo de dientes.
• Los niños pueden ser asintomáticos o con sintomatología leve.
VIRUS EPSTEIN BARR
• Adolescentes y adultos riesgo de MNI.
• Individuos inmunodeficientes riesgo de padecer enfermedad neoplásica con riesgo de muerte.
• La MNI tiene una distribución mundial.
• No hay incidencia por estación.
• No existen métodos de control.
Linfocito atípico( célula de Downey)
CITOMEGALOVIRUS
• El virus provoca una infección para toda la vida.
• La enfermedad recurrente es fuente de contagio.
• El virus puede provocar diseminación asintomática.
• Se transmite por la sangre, transplantes de órganos y todas las secreciones (orina,leche meterna,saliva,lágrimas,semen.)
• Se transmite vía oral y sexual , al momento de nacer , por lactancia.
• Se encuentra por todo el mundo y no hay incidencia por estación.
ENTEROVIRUS
• Se transmite vía feco-oral.
• Ingestión de comidas y agua contaminadas.
• Inhalación de gotas de aerosoles infecciosos.
• Afecta a niños pequeños con riesgo de poliomielitis (asintomático o leve).
• Niños mayores y adultos poliomielitis asintomática o afección paralítica.
• Recién nacidos y neonatos máximo riesgo de afección grave.
ENTEROVIRUS
• Los virus se distribuyen mundialmente, el tipo salvaje está practicamente erradicado gracias a los programas de vacunación.
• La enfermedad es más frecuente en verano.
• La polio se controla con vacuna viva oral.
• Para los otros enterovirus no hay vacunas, una buena higiene controla su diseminación.
SARAMPION
• El único huésped es el ser humano.
• La inmunidad es para toda la vida.
• Se transmite por inhalación de gotas respiratorias.
• Corren riesgo individuos sin vacunar.
• Individuos inmunocomprometidos presentan cuadros más graves.
• Se encuentra distribuido por todo el mundo.
• Es endémico desde el otoño hasta la primavera.
• Se controla con vacuna viva atenuada.
Exantema del sarampion y manchas de koplik
VIRUS DE LA RABIA
• La enfermedad tiene un período de incubación asintomático muy prolongado.
• Reservorio esta en los animales salvajes.
• Los vectores son animales salvajes , gatos y perros sin vacunar.
• Fuente principal de contagio mordedura de un animal rabioso.
• Están expuestos los veterinarios y cuidadores de animales.
•
VIRUS DE LA RABIA
• El virus se encuentra distribuido en todo el mundo.
• No hay incidencia estacional.
• El control estaría dado por un programa de vacunación para animales domésticos .
• Existen vacunas para la población de riesgo.
Patogenia de la infección del virus de la rabia
VIH
• El virus se inactiva fácilmente por lo que se debe transmitir con líquidos corporales.
• Está presente en sangre , semen y secreciones vaginales.
• Están expuestos adictos a drogas endovenosas, individuos con muchas parejas sexuales , prostitutas , recién nacidos de madres infectadas.
• Receptores de transfusiones de sangre y órganos anteriores a 1985.
VIH
• Se distribuye en todo el mundo.
• No hay incidencia estacional.
• Los fármacos antivíricos limitan la progresión de la enfermedad.
• Se están haciendo pruebas de vacunas para su prevención y tratamiento.
• Limitan su difusión las relaciones sexuales monógamas y seguras.
• El uso de agujas de inyecciones estériles.
• Programas de estudios de sangre en las transfusiones, órganos de transplantes.
• Estudios en hemofílicos.
Infecciones Superficiales y de Transmisión Sexual
Infecciones Virales superficiales y de
Transmisión Sexual
SARAMPIÓN
Comùn en niños ( Alfombrilla)
Existe una vacuna eficaz.
Pertenece al grupo Morbilivirus, familia Paramyxoviridae.
ARN de polaridad negativa (diferente polaridad del ARN m)
Nucleocàpside helicoidal envuelto
Manto compuesto por doble capa lipìdica y 3 proteinas muy importantes en la patogenìa de la infecciòn.
Propiedades virales
Una proteina no glicosilada M interna.
Dos proteinas glicosiladas con actividad hialuronidasa-neuraminidasa responzable en uniòn a la cèlula huèsped.
Una gpF que permite la fusiòn a la membrana y creaciòn de sincitios.
Patogenia
Un serotipo de virus sarampiòn.
Ùnico reservorio el hombre.
Replicaciòn viral en el citoplasma
La replicaciòn termina con la lisis celular
Se transmite por vìa aerea, secreciones respiratorias u oculares.
Clinica
Periodo de incubaciòn 7 a 11 dìas.
Seguido por periodo prodòmico 2 – 3 dias
Se caracteriza por fiebre
Coriza
Conjuntivitis
Tos
Enantema ( erupciòn en las mucosas)
Manchas de Koplik
Exantema maculo-pàpulo eritematoso
Diagnòstico y Tratamiento
Cultivos celulares
Ags virales por IFI
ELISA
Inhibiciòn de la hemaglutinaciòn
La vacuna es virus atenuado
Mìnimos efectos secundarios
Se administra al primer año de vida y en primero bàsico (trivirica)
No se conocen casos desde 1999.
RUBEOLA
Enfermedad de niñez y de alta prevalencia
La poblaciòn adulta posee Acs .
1941 se informò malformaciòn congenita
PATOGENIA
Se transmite por gotitas respiratorias
Penetra por el aparato respiratorio
Replicandose tambièn en los ganglios
Viremia permite infecciòn de piel, tejidos
La infecciòn deja inmunidad permanente
Periodo de contagio de 7 dìas antes y 14 dìas despuès del exantema.
RUBEOLA POST NATAL.
Periodo de incubaciòn 14 a 21 dìas
Exantema màculo-pàpuloeritematoso confluente con comienzo en cara y se disemina al cuerpo.
Ganglios palpables retroarticular y cervical
Puede acompañar esplenomegalia,artralgias, y artritis.
Altas tasas de transmisiòn los primeros tres meses de gestaciòn
DIAGNOSTICO Y TRATAMIENTO
El diagnòstico clìnico no es seguro.
Se debe realizar serologìa
ELISA
Inhibiciòn de la Hemaglutinaciòn
Se dispone de una vacuna de virus atenuados se administra al año de vida y en primero bàsico
No se dispone de tratamiento antiviral.
Introducción
LOS VIRUS HERPES HUMANO SON :
VHS Tipo 1 y 2 ( VHS-1 , VHS -2)
Varicela Zoster (VVZ)
Virus Epstein Barr (VEB)
Citomegalovirus (CMV)
Virus Herpes Humano 6-7
Recien descubierto VHH-8 relacionado con el sarcoma de kaposi.
Introducción
VIRUS HERPES:
Son un importante grupo de virus ADN
Establecen infecciones latentes y recurrentes
Codifican proteinas y enzimas que facilitan la replicaciòn y la interacciòn del virus en el organismo huèsped.
ESTRUCTURA DE LOS HERPES VIRUS
Encapsulados de gran tamaño
Una molècula bicatenaria de ADN
Viriòn tiene un diàmetro aprox. De 150 nm.
El nùcleo de ADN està rodeado por una càpside icosaèdrica que contiene 162 capsòmeros.
Està recubierta de una envoltura que contiene glucoproteinas.
Codifican proteinas que manipulan al huèsped y el sistema inmunitario.
ESTRUCTURA HERPESVIRUS
Replicaciòn
Virus Herpes puede afectar a la mayoria de las cèlulas Humanas e incluso otras especies.
Puede infectar fibroblastos, cèlulas epiteliales ,asì como infecciones latentes en las neuronas.
VHS se une ràpidamente a las cèlulas a travès de la interacciòn inicial con heparan sulfato(peptidoglucano ) presente en diversos tipos celulares.
VHS penetra la célula anfitriona por fusiòn de envoltura con la membrana celular.
Viriòn elimina la càpside en el citoplasma junto a una proteina que favorece el comienzo de la transcripciòn gènica proteinkinasa y proteinas citotoxicas.
Replicaciòn
La Càpside se acopla a un poro nuclear y libera el genoma en el nùcleo celular.
Los virus se pueden diseminar a travès de puentes intracelulares los cual permite eludir la respuesta inmune humoral
Esta infecciòn por el VHS puede dar a lugar a la replicaciòn del patògeno o bien al establecimiento de una infecciòn latente dependiendo de la identidad de los genes vìricos.
Patogenia e inmunidad
VHS infectan las cèlulas mucoepiteliales y se replican en ellas produciendo enfermedad en el lugar de infecciòn y posteriormente establecen una infecciòn latente en las neuronas que inervan.
El VHS2 tiene la capacidad de causar sintomatologìa sistèmica igual a una gripe.
La infecciòn por el VHS 2 se inicia a travès de las membranas mucosas o de roturas de piel Se multiplica en las cèlulas e infecta a la neuronas que la inerva desplazandose por transporte retrogrado hasta el ganglio sacro.
Patogenia e inmunidad
Existen diversos estimulos capaces de activar una recurrencia como el estrès, fiebre,luz solar, quimioterapia,etc..
Estos estìmulos desencadenan la replicaciòn vìrica en una cèlula nerviosa individual.
El virus se desplaza a lo largo del nervio para causar lesiones que aparecen en el mismo dermatoma.
Las infecciones recurrentes suelen ser menos graves, màs localizadas y de menos duraciòn que los episodios primarios.
Epidemiologìa
Puesto que el VHS puede alcanzar un estado de latencia ,el individuo infectado es una fuente de contagio durante toda la vida.
El VHS se transmite a travès de las vesìculas ,secreciones vaginales y contacto intimo.
El VHS2 se disemina por contacto sexual , de madre a su hijo al momento de nacer dando una enfermedad neurològica grave.
Diagnóstico
Efectos citopatológicos (ECP) se pueden identificar mediante un frotis de TZANK (raspado de la base de la lesión ).Se ven células gigantes multinucleadas y cuerpos de inclusión de COWDRY de tipo A.
Cultivo celular: el VHS se replica y provoca efectos citopatológicos identificable en la mayoria de los cultivos.
Diagnóstico definitivo demostrando la presencia del Ag. Mediante método de inmunofluorescencia o su ADN por PCR.
AISLAMIENTO DEL VIRUS
Tratamiento prevencion y control
La mayoria de fármacos antiherpéticos son análogos de nucleótidos y otros inhibidores de la polimerasa de ADN.
El tratamiento acorta la evolución de la enfermedad, pero ningún fármaco elimina la infección latente.
El fármaco más utilizado es el ACICLOVIR y otros valaciclovir,penciclovir y tamciclovir tienen mecanismos de acción similares.
Pacientes con infección de VHS genital deben evitar el contacto sexual mientras presenten síntomas o lesiones.
Las embarazadas deben tener un exámen previo para evitar la transmisión o lo contrario por cesarea.
Actualmente no existe ninguna vacuna frente al VHS.
VIRUS DEL PAPILOMA HUMANO
GRUPO DIVERSO DE VIRUS ADN, PERTENECIENTE A LA FAMILIA DE LOS PAPILLOMAVIRIDAE.
ESTOS SÓLO PROVOCAN INFECCIÓN EN EL EPITELIO ESTRATIFICADO DE LA PIEL Y MUCOSAS DEL HUMANO
SE HAN IDENTIFICADO ALREDEDOR DE 200 TIPOS DIFERENTES DE VPH ,LA MAYORIA NO PRODUCE INFECCIÓN EN HUMANOS.
ALGUNOS TIPOS DE VPH PUEDEN PRODUCIR VERRUGAS O CONDILOMAS
ALGUNOS SON SUBCLÍNICOS QUE PUEDEN PROVOCAR CANCER CERVICAL, CÁNCER DE VULVA,VAGINA Y ANO EN MUJERES. EN HOMBRES ANAL Y EN ZONAS DEL PENE.
Microscopìa electrònica del PHV
ESTRUCTURA VIRAL DEL VPH
ESTRUCTURA VIRAL DEL VPH
Las características de la L1 son que clasifican al VPH como de alto o bajo riesgo, además que confiere efecto antigénico.
Los genotipos de alto riesgo L1-16 y L1-18 quienes contienen 6 genes de expresión temprana (E1,E2,E3,E4,E5 y E6) y 2 de expresión tardia (L1 Yl2)
Todos los ARNm del VPH se transcriben a partir de una sola hebra del ADN
Replicaciòn temprana y tardia
Efecto sobre el ciclo de la cèlula huèsped
Los oncogenes virales E6 y E7 modifican el ciclo cèlular para la replicacion viral.
Los VPH no poseen enzimas para replicar su ADN por ello utilizan la maquinaria del huèsped.
La proteina E7 tiene la funciòn de inducir.
La proteina diana es el gen supresor tumoral denominado pRb y las p107 y 130
Los productos VPH16 y18 se unen a pRb inactivandolo de manera que la cèlula activa la replicaciòn del ADN necesaria para la amplificaciòn del genoma viral.
Efecto sobre el ciclo de la cèlula huèsped
El producto del gen E6 media la destrucciòn de la proteina p53 gen supresor tumoral cuya finalidad es reparar del ADN dañado y la activaciòn de la apoptosis (muerte cèlular programada).
La acciòn conjunta de E6 y E7 produce un efecto sinèrgico en la activaciòn celular provocando proliferaciòn descontrolada de las cèlulas infectadas por el virus lo que desarrolla una potente combinaciòn oncogènica.
Enfermedades inducidas por el VPH
Existen 13 VPH de alto riesgo de transmision sexual (16,18,31,33,39,45,51,52,56,58,59,68.)
Pueden favorecer el desarrollo de :
-neoplasia cervical intraepitelial(CIN)
-neoplasia intraepitelial vulvar (VIN)
-neoplasia intraepitelial de pene(PIN)
-neoplasia intraepitelial anal (NIA)
Lesiones precancerosas y pueden progresar a càncer invasivo.
Verruga común2, 7
Verruga plantar1, 2, 4
Verruga cutánea chata3, 10
Verruga genital anal6, 11, 42, 43, 44,55 Malignidades genitales
riesgo muy alto28 : 16, 18, 31, 45
otros de alto riesgo28 29 : 33, 35, 39, 51, 52, 56, 58, 59
probables de alto riesgo29 : 26, 53, 66, 68, 73, 82
Epidermodisplasia verruciformemás de 15 tiposHiperplasia focal epitelial (oral)13,32 Papilomas orales6, 7, 11, 16, 32
ENFERMEDADES DEL VPH
Verrugas cutàneas: encontradas en manos y pies,tambièn en rodilla y codo.
Superficie de coliflor y elevada y no producen càncer.
Verrugas plantares: base del pie y crecen hacia adentro causando dolor al caminar.
Verrugas subungeales: entre dedo y uña dificil de tratar.
Verrugas planas: comunmente en brazos,cara o nuca y se dà en niños.
No producen cancer.
Verruga producida por VPH
Enfermedades del VPH
Verrugas genitales o anales: (condilomata acuminata o verrugas venèreas). Aunque hay una amplia gama de tipos VPH genital ,los tipos 6 y 11 dan cerca del 90%.
Los VPH que tienden a causar verrugas genitales no son los mismos que causan càncer cervical.Pero uno està expuesto a multiples infecciones de VPH en los cuales pueden estar los de alto riesgo.
CANCER POR VPH
Una infecciòn de VPH es un factor necesario en el desarrollo de casi todos los casos de càncer cervical.
Los tipos VPH 16,18,31,45, pueden disparar un càncer cervical,anal,vulvar o de pene.
Del punto cervical los VPH 16 y 18 estàn asociado con el 60 y 10%respectivamente
Los factores de riesgo de cancer cervical
Mùltiples compañeros sexuales.
Una pareja masculina con muchos compañeros sexuales presentes o pasados.
Elevado nùmero de partos.
Inmunosupresiòn
Ciertos subtipos de HLA( Ags. Leucocitarios humanos.
Uso de nicotina.
Detecciòn y prevenciòn del cancer
Una infecciòn persistente con los VPH de alto riesgo, es un factor importante en la mayoria de los casos de càncer cervical.
Como la acciòn del VPH es lento, generalmente tarda años, las cèlulas precancerosas pueden ser detectadas.
Una citologìa anual o semianual del Pap.
Es un mètodo 70 a 80% efectivo para detectar anormalidades celulares causadas por el VPH.
CONTROL Y PREVENCIÒN
Se recomienda que las mujeres se hagan el Pap no màs allà de 3 años despuès de su primera relaciòn sexual y no màs allà de 21 años de edad.
Deben realizarlo cada año hasta los 30
Si los factores de riesgo son bajos y los Pap previos han dado negativo, muchas mujeres deben realizar el Pap cada 2 a 3 años hasta los 65 años.
Con estos mètodos se han disminuidos hasta un 70% la incidencia de càncer.
Observaciòn de cèlulas cancerìgenas en Pap
Tratamiento de las infecciones
Se basa en la actualidad en la utilizaciòn de algunas cremas tòpicas que provocan una respuesta inmune local contra el virus
En caso de lesiones precancerosas producidas por el VPH ,el tratamiento adecuado es la eliminaciòn de las zonas afectadas mediante cirugìa
Este tratamiento es muy efectivo porque el VPH produce lesiones superficiales bien localizadas y los VPH no producen infecciones sistèmicas.
Infecciones
a.- Principalmente Localizadas
Virus del Herpes simplex
Virus del Papiloma
Adenovirus
Infecciones por Molusco contagioso
Infecciones
b.- Principalmente Generalizadas
Infecciones por Virus Hepatitis A
Hepatitis E
Hepatitis B
Hepatitis C
Citomegalovirus Humano
Virus de la Inmunodeficiencia Humana
VIH-1/2, HTLV-I/II
Infección con el virus de la inmunodeficiencia humana
Síndrome de inmunodeficiencia adquirida
(VIH/SIDA)
¿Cómo se adquiere una infección por el VIH?
Los linfocitos T CD4 son críticos en el funcionamiento del SI: el ejemplo del SIDA
El virión del VIH
La partícula madura del VIH
Dos receptores específicos (CD4 y un receptor para quimioquinas) definen el tropismo celular del VIH
Los retrovirus invierten el flujo normal de la información genética
Ciclo replicativo del VIH
Ciclo replicativo
Ciclo replicativo
Ciclo replicativo
Viriones en la superficie de una célula infectada
Extrusión de partículas virales en una membrana celular
Diversificación de
VIH y VIS
¿Cómo atraviesa el VIH un epitelio mucoso?
Transmisión del VIH desde las células dendríticas a las células T CD4
El VIH posee una enorme capacidad
para generar variantes
Evolución de una infección con el VIH
Respuesta inmune contra el VIH
Patógenos oportunistas afectan a los enfermos de SIDA
El desarrollo de una vacuna contra el VIH
plantea muchas dificultades
Transmisión Sexual
SARAMPIÓN
Comùn en niños ( Alfombrilla)
Existe una vacuna eficaz.
Pertenece al grupo Morbilivirus, familia Paramyxoviridae.
ARN de polaridad negativa (diferente polaridad del ARN m)
Nucleocàpside helicoidal envuelto
Manto compuesto por doble capa lipìdica y 3 proteinas muy importantes en la patogenìa de la infecciòn.
Propiedades virales
Una proteina no glicosilada M interna.
Dos proteinas glicosiladas con actividad hialuronidasa-neuraminidasa responzable en uniòn a la cèlula huèsped.
Una gpF que permite la fusiòn a la membrana y creaciòn de sincitios.
Patogenia
Un serotipo de virus sarampiòn.
Ùnico reservorio el hombre.
Replicaciòn viral en el citoplasma
La replicaciòn termina con la lisis celular
Se transmite por vìa aerea, secreciones respiratorias u oculares.
Clinica
Periodo de incubaciòn 7 a 11 dìas.
Seguido por periodo prodòmico 2 – 3 dias
Se caracteriza por fiebre
Coriza
Conjuntivitis
Tos
Enantema ( erupciòn en las mucosas)
Manchas de Koplik
Exantema maculo-pàpulo eritematoso
Diagnòstico y Tratamiento
Cultivos celulares
Ags virales por IFI
ELISA
Inhibiciòn de la hemaglutinaciòn
La vacuna es virus atenuado
Mìnimos efectos secundarios
Se administra al primer año de vida y en primero bàsico (trivirica)
No se conocen casos desde 1999.
RUBEOLA
Enfermedad de niñez y de alta prevalencia
La poblaciòn adulta posee Acs .
1941 se informò malformaciòn congenita
PATOGENIA
Se transmite por gotitas respiratorias
Penetra por el aparato respiratorio
Replicandose tambièn en los ganglios
Viremia permite infecciòn de piel, tejidos
La infecciòn deja inmunidad permanente
Periodo de contagio de 7 dìas antes y 14 dìas despuès del exantema.
RUBEOLA POST NATAL.
Periodo de incubaciòn 14 a 21 dìas
Exantema màculo-pàpuloeritematoso confluente con comienzo en cara y se disemina al cuerpo.
Ganglios palpables retroarticular y cervical
Puede acompañar esplenomegalia,artralgias, y artritis.
Altas tasas de transmisiòn los primeros tres meses de gestaciòn
DIAGNOSTICO Y TRATAMIENTO
El diagnòstico clìnico no es seguro.
Se debe realizar serologìa
ELISA
Inhibiciòn de la Hemaglutinaciòn
Se dispone de una vacuna de virus atenuados se administra al año de vida y en primero bàsico
No se dispone de tratamiento antiviral.
Introducción
LOS VIRUS HERPES HUMANO SON :
VHS Tipo 1 y 2 ( VHS-1 , VHS -2)
Varicela Zoster (VVZ)
Virus Epstein Barr (VEB)
Citomegalovirus (CMV)
Virus Herpes Humano 6-7
Recien descubierto VHH-8 relacionado con el sarcoma de kaposi.
Introducción
VIRUS HERPES:
Son un importante grupo de virus ADN
Establecen infecciones latentes y recurrentes
Codifican proteinas y enzimas que facilitan la replicaciòn y la interacciòn del virus en el organismo huèsped.
ESTRUCTURA DE LOS HERPES VIRUS
Encapsulados de gran tamaño
Una molècula bicatenaria de ADN
Viriòn tiene un diàmetro aprox. De 150 nm.
El nùcleo de ADN està rodeado por una càpside icosaèdrica que contiene 162 capsòmeros.
Està recubierta de una envoltura que contiene glucoproteinas.
Codifican proteinas que manipulan al huèsped y el sistema inmunitario.
ESTRUCTURA HERPESVIRUS
Replicaciòn
Virus Herpes puede afectar a la mayoria de las cèlulas Humanas e incluso otras especies.
Puede infectar fibroblastos, cèlulas epiteliales ,asì como infecciones latentes en las neuronas.
VHS se une ràpidamente a las cèlulas a travès de la interacciòn inicial con heparan sulfato(peptidoglucano ) presente en diversos tipos celulares.
VHS penetra la célula anfitriona por fusiòn de envoltura con la membrana celular.
Viriòn elimina la càpside en el citoplasma junto a una proteina que favorece el comienzo de la transcripciòn gènica proteinkinasa y proteinas citotoxicas.
Replicaciòn
La Càpside se acopla a un poro nuclear y libera el genoma en el nùcleo celular.
Los virus se pueden diseminar a travès de puentes intracelulares los cual permite eludir la respuesta inmune humoral
Esta infecciòn por el VHS puede dar a lugar a la replicaciòn del patògeno o bien al establecimiento de una infecciòn latente dependiendo de la identidad de los genes vìricos.
Patogenia e inmunidad
VHS infectan las cèlulas mucoepiteliales y se replican en ellas produciendo enfermedad en el lugar de infecciòn y posteriormente establecen una infecciòn latente en las neuronas que inervan.
El VHS2 tiene la capacidad de causar sintomatologìa sistèmica igual a una gripe.
La infecciòn por el VHS 2 se inicia a travès de las membranas mucosas o de roturas de piel Se multiplica en las cèlulas e infecta a la neuronas que la inerva desplazandose por transporte retrogrado hasta el ganglio sacro.
Patogenia e inmunidad
Existen diversos estimulos capaces de activar una recurrencia como el estrès, fiebre,luz solar, quimioterapia,etc..
Estos estìmulos desencadenan la replicaciòn vìrica en una cèlula nerviosa individual.
El virus se desplaza a lo largo del nervio para causar lesiones que aparecen en el mismo dermatoma.
Las infecciones recurrentes suelen ser menos graves, màs localizadas y de menos duraciòn que los episodios primarios.
Epidemiologìa
Puesto que el VHS puede alcanzar un estado de latencia ,el individuo infectado es una fuente de contagio durante toda la vida.
El VHS se transmite a travès de las vesìculas ,secreciones vaginales y contacto intimo.
El VHS2 se disemina por contacto sexual , de madre a su hijo al momento de nacer dando una enfermedad neurològica grave.
Diagnóstico
Efectos citopatológicos (ECP) se pueden identificar mediante un frotis de TZANK (raspado de la base de la lesión ).Se ven células gigantes multinucleadas y cuerpos de inclusión de COWDRY de tipo A.
Cultivo celular: el VHS se replica y provoca efectos citopatológicos identificable en la mayoria de los cultivos.
Diagnóstico definitivo demostrando la presencia del Ag. Mediante método de inmunofluorescencia o su ADN por PCR.
AISLAMIENTO DEL VIRUS
Tratamiento prevencion y control
La mayoria de fármacos antiherpéticos son análogos de nucleótidos y otros inhibidores de la polimerasa de ADN.
El tratamiento acorta la evolución de la enfermedad, pero ningún fármaco elimina la infección latente.
El fármaco más utilizado es el ACICLOVIR y otros valaciclovir,penciclovir y tamciclovir tienen mecanismos de acción similares.
Pacientes con infección de VHS genital deben evitar el contacto sexual mientras presenten síntomas o lesiones.
Las embarazadas deben tener un exámen previo para evitar la transmisión o lo contrario por cesarea.
Actualmente no existe ninguna vacuna frente al VHS.
VIRUS DEL PAPILOMA HUMANO
GRUPO DIVERSO DE VIRUS ADN, PERTENECIENTE A LA FAMILIA DE LOS PAPILLOMAVIRIDAE.
ESTOS SÓLO PROVOCAN INFECCIÓN EN EL EPITELIO ESTRATIFICADO DE LA PIEL Y MUCOSAS DEL HUMANO
SE HAN IDENTIFICADO ALREDEDOR DE 200 TIPOS DIFERENTES DE VPH ,LA MAYORIA NO PRODUCE INFECCIÓN EN HUMANOS.
ALGUNOS TIPOS DE VPH PUEDEN PRODUCIR VERRUGAS O CONDILOMAS
ALGUNOS SON SUBCLÍNICOS QUE PUEDEN PROVOCAR CANCER CERVICAL, CÁNCER DE VULVA,VAGINA Y ANO EN MUJERES. EN HOMBRES ANAL Y EN ZONAS DEL PENE.
Microscopìa electrònica del PHV
ESTRUCTURA VIRAL DEL VPH
ESTRUCTURA VIRAL DEL VPH
Las características de la L1 son que clasifican al VPH como de alto o bajo riesgo, además que confiere efecto antigénico.
Los genotipos de alto riesgo L1-16 y L1-18 quienes contienen 6 genes de expresión temprana (E1,E2,E3,E4,E5 y E6) y 2 de expresión tardia (L1 Yl2)
Todos los ARNm del VPH se transcriben a partir de una sola hebra del ADN
Replicaciòn temprana y tardia
Efecto sobre el ciclo de la cèlula huèsped
Los oncogenes virales E6 y E7 modifican el ciclo cèlular para la replicacion viral.
Los VPH no poseen enzimas para replicar su ADN por ello utilizan la maquinaria del huèsped.
La proteina E7 tiene la funciòn de inducir.
La proteina diana es el gen supresor tumoral denominado pRb y las p107 y 130
Los productos VPH16 y18 se unen a pRb inactivandolo de manera que la cèlula activa la replicaciòn del ADN necesaria para la amplificaciòn del genoma viral.
Efecto sobre el ciclo de la cèlula huèsped
El producto del gen E6 media la destrucciòn de la proteina p53 gen supresor tumoral cuya finalidad es reparar del ADN dañado y la activaciòn de la apoptosis (muerte cèlular programada).
La acciòn conjunta de E6 y E7 produce un efecto sinèrgico en la activaciòn celular provocando proliferaciòn descontrolada de las cèlulas infectadas por el virus lo que desarrolla una potente combinaciòn oncogènica.
Enfermedades inducidas por el VPH
Existen 13 VPH de alto riesgo de transmision sexual (16,18,31,33,39,45,51,52,56,58,59,68.)
Pueden favorecer el desarrollo de :
-neoplasia cervical intraepitelial(CIN)
-neoplasia intraepitelial vulvar (VIN)
-neoplasia intraepitelial de pene(PIN)
-neoplasia intraepitelial anal (NIA)
Lesiones precancerosas y pueden progresar a càncer invasivo.
Verruga común2, 7
Verruga plantar1, 2, 4
Verruga cutánea chata3, 10
Verruga genital anal6, 11, 42, 43, 44,55 Malignidades genitales
riesgo muy alto28 : 16, 18, 31, 45
otros de alto riesgo28 29 : 33, 35, 39, 51, 52, 56, 58, 59
probables de alto riesgo29 : 26, 53, 66, 68, 73, 82
Epidermodisplasia verruciformemás de 15 tiposHiperplasia focal epitelial (oral)13,32 Papilomas orales6, 7, 11, 16, 32
ENFERMEDADES DEL VPH
Verrugas cutàneas: encontradas en manos y pies,tambièn en rodilla y codo.
Superficie de coliflor y elevada y no producen càncer.
Verrugas plantares: base del pie y crecen hacia adentro causando dolor al caminar.
Verrugas subungeales: entre dedo y uña dificil de tratar.
Verrugas planas: comunmente en brazos,cara o nuca y se dà en niños.
No producen cancer.
Verruga producida por VPH
Enfermedades del VPH
Verrugas genitales o anales: (condilomata acuminata o verrugas venèreas). Aunque hay una amplia gama de tipos VPH genital ,los tipos 6 y 11 dan cerca del 90%.
Los VPH que tienden a causar verrugas genitales no son los mismos que causan càncer cervical.Pero uno està expuesto a multiples infecciones de VPH en los cuales pueden estar los de alto riesgo.
CANCER POR VPH
Una infecciòn de VPH es un factor necesario en el desarrollo de casi todos los casos de càncer cervical.
Los tipos VPH 16,18,31,45, pueden disparar un càncer cervical,anal,vulvar o de pene.
Del punto cervical los VPH 16 y 18 estàn asociado con el 60 y 10%respectivamente
Los factores de riesgo de cancer cervical
Mùltiples compañeros sexuales.
Una pareja masculina con muchos compañeros sexuales presentes o pasados.
Elevado nùmero de partos.
Inmunosupresiòn
Ciertos subtipos de HLA( Ags. Leucocitarios humanos.
Uso de nicotina.
Detecciòn y prevenciòn del cancer
Una infecciòn persistente con los VPH de alto riesgo, es un factor importante en la mayoria de los casos de càncer cervical.
Como la acciòn del VPH es lento, generalmente tarda años, las cèlulas precancerosas pueden ser detectadas.
Una citologìa anual o semianual del Pap.
Es un mètodo 70 a 80% efectivo para detectar anormalidades celulares causadas por el VPH.
CONTROL Y PREVENCIÒN
Se recomienda que las mujeres se hagan el Pap no màs allà de 3 años despuès de su primera relaciòn sexual y no màs allà de 21 años de edad.
Deben realizarlo cada año hasta los 30
Si los factores de riesgo son bajos y los Pap previos han dado negativo, muchas mujeres deben realizar el Pap cada 2 a 3 años hasta los 65 años.
Con estos mètodos se han disminuidos hasta un 70% la incidencia de càncer.
Observaciòn de cèlulas cancerìgenas en Pap
Tratamiento de las infecciones
Se basa en la actualidad en la utilizaciòn de algunas cremas tòpicas que provocan una respuesta inmune local contra el virus
En caso de lesiones precancerosas producidas por el VPH ,el tratamiento adecuado es la eliminaciòn de las zonas afectadas mediante cirugìa
Este tratamiento es muy efectivo porque el VPH produce lesiones superficiales bien localizadas y los VPH no producen infecciones sistèmicas.
Infecciones
a.- Principalmente Localizadas
Virus del Herpes simplex
Virus del Papiloma
Adenovirus
Infecciones por Molusco contagioso
Infecciones
b.- Principalmente Generalizadas
Infecciones por Virus Hepatitis A
Hepatitis E
Hepatitis B
Hepatitis C
Citomegalovirus Humano
Virus de la Inmunodeficiencia Humana
VIH-1/2, HTLV-I/II
Infección con el virus de la inmunodeficiencia humana
Síndrome de inmunodeficiencia adquirida
(VIH/SIDA)
¿Cómo se adquiere una infección por el VIH?
Los linfocitos T CD4 son críticos en el funcionamiento del SI: el ejemplo del SIDA
El virión del VIH
La partícula madura del VIH
Dos receptores específicos (CD4 y un receptor para quimioquinas) definen el tropismo celular del VIH
Los retrovirus invierten el flujo normal de la información genética
Ciclo replicativo del VIH
Ciclo replicativo
Ciclo replicativo
Ciclo replicativo
Viriones en la superficie de una célula infectada
Extrusión de partículas virales en una membrana celular
Diversificación de
VIH y VIS
¿Cómo atraviesa el VIH un epitelio mucoso?
Transmisión del VIH desde las células dendríticas a las células T CD4
El VIH posee una enorme capacidad
para generar variantes
Evolución de una infección con el VIH
Respuesta inmune contra el VIH
Patógenos oportunistas afectan a los enfermos de SIDA
El desarrollo de una vacuna contra el VIH
plantea muchas dificultades
Suscribirse a:
Entradas (Atom)